- 💡 Lipedema: Condição crônica afetando mulheres, caracterizada por acúmulo de gordura e dor.
- 📋 Variação de Cobertura: Diferentes convênios oferecem distintas coberturas para tratamento do lipedema.
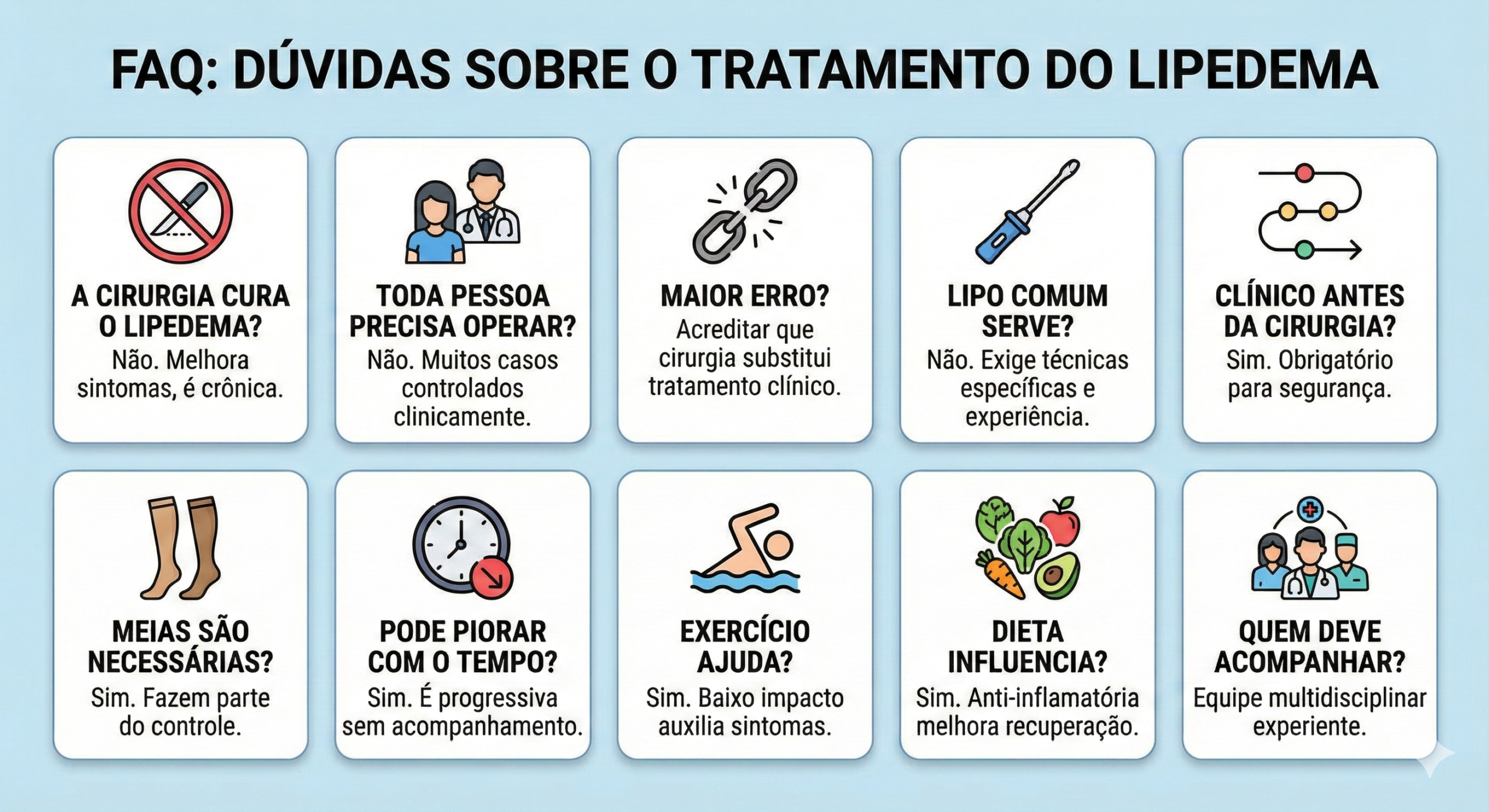
- 🏥 Tratamentos: Incluem acompanhamento médico, fisioterapia, exames e, às vezes, cirurgias.
- 🚫 Desafios: Pacientes enfrentam desafios para obter cobertura completa, como autorizações específicas.
- 👩⚕️ Acompanhamento Médico: Essencial para tratamento individualizado e negociação com convênios.
O lipedema é uma condição crônica e progressiva (progride em com episódios de agudização, com um gráfico em escada)) que afeta principalmente mulheres, caracterizada pelo acúmulo anormal de tecido gorduroso nas pernas e, às vezes, nos braços. Então, este acúmulo pode estar relacionado com a obesidade, nos seus casos mais avançados pode apresentar linfedema, e, além da desproporção da gordura entre os membros e o tronco, frequentemente causa dor e desconforto. No Brasil, a cobertura do tratamento do lipedema pelos convênios de saúde pode variar, dependerá de cada paciente, suas caracteristicas, doenças associadas, e acometimentos da doença, por isso é importante entender as nuances dessa cobertura.
Entendendo o Lipedema
- Características: Uma distribuição desigual da gordura, dor e complicações linfáticas marcam o lipedema, podendo levar à mobilidade reduzida.
- Diagnóstico: Realizado principalmente por avaliação clínica e histórico do paciente, sendo às vezes auxiliado por exames de imagem, que muitas vezes servem para diagnosticar doenças associadas, ou mesmo auxiliar a excluir outras patoilogias que podem apresentar sintomas semelhantes.
Cobertura dos Convênios de Saúde no Brasil
- Políticas de Cobertura: Os convênios de saúde no Brasil têm políticas variáveis quanto à cobertura do tratamento do lipedema. A principio as operadoras de saúde (convênios médicos, seguradoras, planos de saúde, etc..) seguem o Rol da ANS que é uma lista de procedimentos com cobertura obrigatória, porém é importante avaliar o contrato da operadora com o usuário, que podem influenciar nessa cobertura.
- Tratamentos Cobertos: Os tratamentos geralmente cobertos incluem consultas com várias especialidades médicas (como cirurgião vascular, cirurgião plástico, endocrinologista, nutrologista), além de fisioterapia, acompanhamento nutricional, apoio psicológico, e uma gama de exames médicos complementares (laboratoriais, ultrassonografias, ressonâncias magnéticas, entre outros). Assim, em determinadas situações, também podem ser necessárias intervenções cirúrgicas. Portanto, é importante ressaltar que cada plano de saúde tem suas regras específicas. Atualmente, não há um procedimento padronizado no Rol da ANS para tratamentos cirúrgicos. Portanto, os cirurgiões devem conduzir esses procedimentos com base nas queixas do paciente, como ‘excesso de pele causando dermatites’, ‘dificuldades de locomoção’ ou ‘dor’. A análise inclui a duração dos sintomas, o tempo de doença e de diagnóstico. Assim, é crucial o correto enquadramento da doença segundo os códigos CID10 e CID11 (este último ainda não implementado no Brasil). Então se possível, é recomendado solicitar o procedimento utilizando um código TUSS existente no Rol da ANS por similariedade. Ademais, essa solicitação passará por uma análise da operadora de saúde, preferencialmente feita por um auditor médico, que avaliará a justificativa do procedimento baseado na melhora clínica do paciente, e não somente em benefícios estéticos.
- Dificuldades e Desafios: Por outro lado, pacientes podem encontrar obstáculos na obtenção de cobertura integral, incluindo a necessidade de autorizações específicas e demonstração da necessidade do tratamento. No entanto, há um desconhecimento comum sobre a doença tanto por parte das operadoras quanto dos médicos auditores. A carência de exames complementares específicos que comprovem a condição pode ser um impedimento. Em alguns casos, a judicialização se faz necessária devido à dificuldade de entendimento da doença pelas operadoras. Também é importante destacar o desafio de prevenir o uso indevido das cirurgias para fins puramente estéticos.
Procedimentos Cirúrgicos e Cobertura do Convênios de Saúde
- Lipoaspiração: É um dos procedimentos cirúrgicos para o tratamento do lipedema, porém os convênios dificilmente cobrem.
- Ressecçao de pele (Dermolipectomias): Ressecção de pele e gordura para retirar o excesso de pele. Tratamento que já esta sendo mais aceito pelos convênios, mesmo não estando no ROL da ANS , já é mais comum os convênios aceitarem, principalmente após uma série de judicializações em casos de pacientes com grande perda de peso ponderal por cirurgia bariátrica.
- Ressecção de nódulos cobertura existente quando apresentado exame complementar que caracteriza o nódulo.
Importância do Acompanhamento Médico
- Avaliação Individualizada: Cada caso de lipedema é único, e é crucial que o acompanhamento médico determine o tratamento mais adequado.
- Negociação com Convênios: Médicos podem auxiliar na negociação de coberturas com os convênios, fornecendo documentação e justificativas clínicas.
Conclusão
A cobertura do tratamento do lipedema pelos convênios de saúde no Brasil é um tema complexo, com variações significativas entre diferentes planos. Pacientes e médicos devem trabalhar juntos para garantir o acesso ao tratamento adequado, considerando as políticas de cada convênio e a necessidade de tratamento individualizado.
Perguntas e Respostas Frequentes
- O lipedema é coberto pelos convênios de saúde no Brasil?
- A cobertura varia conforme o plano de saúde e pode incluir acompanhamento médico, fisioterapia, nutricionista, psicólogo, exames complementares e, em alguns casos, cirurgias.
- Lipoaspiração para lipedema é coberta pelos convênios?
- A cobertura de lipoaspiração para lipedema depende do convênio e geralmente requer justificativa médica detalhada. Até o momento essa liberação é muito dificil e muitas vezes necessário a judicialização,
- Como posso garantir que meu tratamento seja coberto?
- É importante dialogar com seu médico e o convênio de saúde, apresentando toda documentação necessária para justificar o tratamento.
- O que fazer se meu convênio recusar a cobertura?
- Procure assistência jurídica e apoio médico para contestar a decisão, apresentando evidências clínicas da necessidade do tratamento.
- Existem tratamentos alternativos para lipedema além da cirurgia?
- Sim, incluem acompanhamento nutricional, fisioterapia e uso de compressão, que são geralmente mais facilmente cobertos pelos convênios.
- #Lipedema
- #CoberturaDeSaúde
- #ConvêniosBrasil
- #TratamentoLipedema
- #PolíticasDeSaúde